Transition de genre et chirurgie : un bien triste bilan

11/02/2023 (2023-02-11)
Par Nicole Delepine, pédiatre cancérologue, et Gérard Delépine, chirurgien cancérologue
Définitions1
- Femme trans : personne née de sexe masculin, mais qui s’identifie comme femme.
- Homme trans : personne née de sexe féminin, mais qui s’identifie comme homme.
- Transvesti(e)/crossdresser: personne qui adopte, la plupart du temps ou épisodiquement, un code vestimentaire et un rôle socio-sexuel qui diffèrent de son sexe de naissance. Une grande partie des personnes travesties vit au quotidien dans le genre qui correspond à leur sexe biologique.
CEUX QUI SOUHAITENT CHANGER DE GENRE PHYSIQUEMENT SUBISSENT UNE TRANSITION MÉDICOCHIRURGICALE
Les étapes de la transition de genre (assistée par des traitements hormonaux et gestes chirurgicaux) comprennent d’abord la préparation psychologique qui vise à éliminer les psychoses, les dépressions, et à tenter d’expliquer aux candidats trans les conséquences des interventions médicochirurgicales. Cette phase durait en général de deux ans, mais elle semble se raccourcir (business du genre ?).
Lorsque le psychiatre juge le patient prêt et qu’il n’y a pas de contre-indications (risque d’accident cardiovasculaire, obésité, diabète sévère, hypertension, etc.), l’hormonothérapie peut débuter, complétée plus ou moins rapidement par des interventions chirurgicales.
Les femmes qui veulent devenir des hommes trans peuvent demander l’ablation des seins (mastectomie) dès le début de la prise d’hormones mâles.
Chez les hommes désirant devenir femmes trans, l’augmentation mammaire chirurgicale doit attendre que la taille des seins se soit bien stabilisée par l’imprégnation hormonale. Certains se satisfont de ces changements ou de l’hormonothérapie, mais d’autres vont recourir à la chirurgie reconstructrice. En France, les transitions dans le sens homme vers femme sont aujourd’hui environ deux fois plus fréquentes que l’inverse.
RÉASSIGNATION GÉNITALE. LE LONG ET PÉNIBLE PARCOURS DU CHANGEMENT DE SEXE2
EXEMPLES DE PROCÉDURES DE CHIRURGIE GÉNITALE3
Homme vers femme
Construire un vagin : la vaginoplastie4 est une chirurgie complexe qui dure entre 2 et 4 heures et nécessite souvent une hospitalisation de 2 semaines. Aux USA, l’opération coûte au moins 20 000 dollars et en France, entre 7000 et 15 000 euros5 pris en charge à 100 %, dans la limite du tarif de remboursement de la Sécurité sociale, à condition que la personne soit reconnue comme bénéficiaire de l’ALD (affection de longue durée) par la sécurité sociale (alors que la dystrophie de genre n’est pas considérée comme une maladie).
Elle commence par l’ablation des testicules et de la verge dont la peau sert à tapisser les parois du néo vagin (il est parfois nécessaire d’avoir recours à une greffe complémentaire) positionné dans le périnée entre la prostate et le rectum. Durant ces manipulations la peau qui sert à former la paroi du vagin perd son innervation. Le clitoris est reconstruit à partir des tissus du gland, mais la taille du gland est largement rétrécie diminuant d’autant son innervation et sa sensibilité.
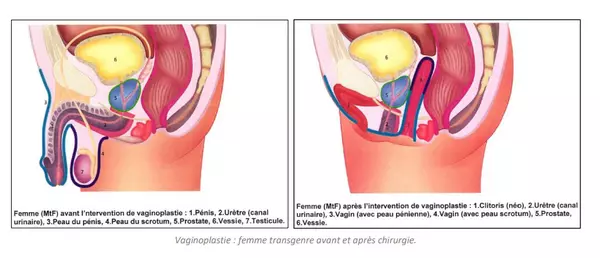
Le néo vagin ne dispose pas de mécanisme automatique de nettoyage ou de lubrification. Il habituellement nécessaire de prolonger les soins après l’opération avec l’utilisation d’un dilatateur vaginal dont le but est de stabiliser ou d’élargir la cavité.
Après la vaginoplastie, si la patiente suit les indications postopératoires (notamment des exercices ou rapports sexuels réguliers pour maintenir l’espace créé pour accueillir le vagin), un partenaire sexuel peut ne pas s’apercevoir de la transformation subie. Il est cependant conseillé de l’en informer.
Il faut savoir que la prostate reste en place pour éviter toute incontinence urinaire et que parfois, après la première opération, une seconde intervention à visée esthétique peut être envisagée.
La chirurgie pelvienne peut être complétée par la mise en place d’implants mammaires et d’une féminisation faciale et de l’ablation de la pomme d’Adam.
Femme vers Homme
L’ablation de l’utérus (hystérectomie) et des ovaires (ovariectomie) était obligatoire en France pour bénéficier d’un changement d’état-civil, jusqu’au 18 novembre 2016. Cette ablation pourrait éviter un risque de cancer sous hormonothérapie à long terme.
Pour construire un phallus, deux interventions sont possibles : la métoïdioplastie et la phalloplastie.
La métoidioplastie consiste à allonger et à renforcer le clitoris, qui s’est hypertrophié grâce à l’hormonothérapie, pour créer un phallus. Cette intervention qui dure en moyenne 3 heures donne une apparence masculine des organes génitaux, rend possible une miction en position debout et une excitation sexuelle, mais sans possibilité de rapport avec pénétration, car le néophallus, de petite taille, ne permet pas d’érection6.

La phalloplastie7 consiste à construire un pénis en utilisant de la peau et des tissus provenant des lèvres ou d’autres sources (autogreffes libres d’avant-bras, cuisse, ou abdomen),
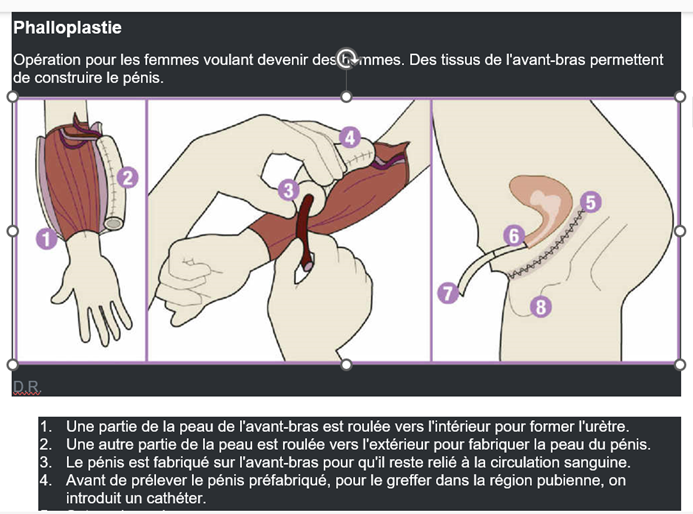
habituellement complétée par la construction d’un scrotum à l’aide de la peau et des tissus des lèvres. Il s’agit d’une intervention longue (4 à 10 heures souvent à deux équipes) et complexe dont le coût peut s’élever à 35 000 euros8.
Pour assurer une certaine rigidité, une prothèse pénienne est incluse, avec une pompe pour permettre l’érection. Le modèle — le mécanisme et la longueur de l’implant pénien — sera choisi en fonction de l’anatomie. L’implant pénien obtient sa rigidité par l’activation de la pompe normalement localisée dans le scrotum. La rigidité obtenue rend possibles les relations sexuelles avec pénétration. Cette intervention peut être effectuée 6 mois après la construction de l’urètre. Les deux poches scrotales fabriquées avec la peau des lèvres sont garnies de prothèses testiculaires.
Parmi les complications qui peuvent survenir à la suite d’une opération aussi lourde que la phalloplastie, on note des infections, un rejet de la greffe de peau entraînant la perte de la prothèse, nécrose, sténose, ainsi que des caillots de sang. Il faudra dans certains cas une nouvelle intervention9.
RÉSULTATS ESTIMÉS 10
Selon les sites internet favorables à cette chirurgie, on peut avoir une estimation des résultats très variable, d’autant qu’il semble bien que les opérés non satisfaits n’en informent leur premier chirurgien que dans 30 % des cas lorsqu’ils décident d’une détransition.
Le taux de réussite de la chirurgie génitale transgenre varie et peut dépendre de plusieurs facteurs, notamment l’état de santé général de l’individu, l’expérience et le niveau de compétence du chirurgien, ainsi que les techniques spécifiques utilisées au cours de la procédure.
La vie sexuelle d’un homme trans est difficile. Il ne peut éjaculer et doit, pour avoir une érection, actionner une prothèse pénienne avec la pompe, dissimulée dans l’un des testicules reconstruits. L’apparence finale reste différente de celle d’un phallus naturel.
Les hommes et femmes trans peuvent l’un et l’autre ressentir un plaisir sexuel, mais n’ont définitivement plus la possibilité de procréer.
Ici des taux estimés :
Taux de réussite des chirurgies génitales transgenres MTF
| Procédure | Taux de réussite |
|---|---|
| Vaginoplastie | 80 % — 90 % |
Taux de réussite des chirurgies génitales transgenres FTM
| Procédure | Taux de réussite |
|---|---|
| Phalloplastie | 65 % — 85 % |
| Métoidioplastie | 86 % — 91 % |
| Hystérectomie et ovariectomie | Environ 95 % |
Les rechutes après l’opération des organes génitaux transgenres ne sont pas exceptionnelles et doivent être prévenues au moins en partie par des soins postopératoires bien surveillés (hygiène, propreté, hydratation, repos, etc..).
Chaque individu est différent et la récupération peut varier pour chaque individu.
En France, où en est la chirurgie de réassignation sexuelle ?
Une opération chirurgicale réussie est une opération donnant une apparence anatomique et une fonctionnalité similaires au sexe opposé choisi. En France, la majorité des chirurgies de réattribution sexuelle sont réalisées à l’institut hospitalo-universitaire de Lyon considérée comme un « centre de référence et d’excellence » en la matière.
L’opération n’est pas sans danger, les diabètes, l’obésité, certains problèmes de circulation sanguine peuvent augmenter les risques de complications lors de l’anesthésie et les complications postopératoires. Un traitement hormonal doit également être poursuivi après l’opération.11
LES COMPLICATIONS POSTOPÉRATOIRES 12
Après aidoiopoëse, aussi appelée vaginoplastie, elles sont fréquentes. Ces complications peuvent être fonctionnelles ou esthétiques et concerner toutes les parties anatomiques constituant la néovulve : vagin, urètre, clitoris, petites et grandes lèvres.
COMPLICATIONS IMMÉDIATES
Rectales La plaie rectale survenant immédiatement en peropératoire lors de la création du néovagin, entre le rectum en arrière et les voies urinaires en avant, rare (2 %)
Hémorragiques Les suites opératoires sont très fréquemment suivies d’hémorragies du site opératoire, imputables aux saignements itératifs des reliquats de corps spongieux derrière la muqueuse urétrale et autour du méat urinaire, malgré l’hémostase peropératoire.
Infectieuses Une fièvre associée à un écoulement vaginal purulent dans les suites opératoires traduit une infection vaginale (10 %), qui doit être traitée par antibiothérapie adaptée aux résultats des cultures. Une fièvre associée à des urines troubles traduit une infection urinaire type prostatite (1,6 %), qui doit être traitée par antibiothérapie adaptée.

Urinaires Un échec de retrait de la sonde urinaire peut survenir dans la semaine qui suit l’intervention : se traduisant par l’absence de reprise mictionnelle avec rétention urinaire vésicale, dépistée après retrait de la sonde (4 % des cas), le plus souvent imputable à l’œdème et l’inflammation urétrale postopératoire dans la région de résection du bulbe, et nécessite une repose de la sonde pour 15 jours supplémentaires.
Cicatrisation La peau tapissant le vagin peut s’extérioriser « en doigt de gant » lors du premier pansement et du retrait du conformateur souple.
COMPLICATIONS À MOYEN ET LONG TERME
Cavité vaginale
La majorité des problèmes de cicatrisation postopératoire concerne la néo-cavité vaginale :
« la pérennisation de ce nouvel orifice est directement liée à l’observance de la patiente concernant ses dilatations. Il est fondamental que la patiente respecte les consignes postopératoires, qui peuvent varier en fonction de chaque patiente et également en fonction des habitudes de l’opérateur : que ce soit le port du conformateur souple diurne et nocturne au début (au minimum 2 mois en postopératoire, et en règle plutôt 4 mois, afin que la majorité de la peau tapissant le vagin ait cicatrisé), ou encore le rythme des dilatations pluriquotidiennes en début de période postopératoire, il est fondamental d’expliquer à chaque patiente ses consignes postopératoires et de la revoir fréquemment surtout au début afin de contrôler avec elle que tout se déroule bien.
Ceci constitue une véritable éducation thérapeutique, débutée pendant les jours d’hospitalisation postopératoires immédiats. La patiente est ainsi revue en consultation jusqu’à obtention d’une cicatrisation totale vaginale, mais également jusqu’à l’obtention de résultats esthétiques, fonctionnels et anatomiques satisfaisants pour la patiente. Diverses complications peuvent survenir : perte de profondeur du vagin, ou diminution du diamètre de la cavité vaginale (17,8 %) ».
Le fait d’avoir un vagin tapissé de peau et pas de muqueuse ne protège en rien contre la contraction d’infections sexuellement transmissibles : mycoses, condylomes (HPV), chlamydia, syphilis, herpès, HIV .
Les femmes Trans opérées au niveau génital doivent être sensibilisées à la nécessité de l’utilisation des préservatifs, seul moyen d’éviter la transmission des maladies sexuellement transmissibles.
La survenue d’une fistule urétro-vaginale (1,5 % des cas) traduite par l’émission d’urine par le vagin lors des mictions ou d’une fistule vaginorectale (1,5 % des cas) révélée par l’émission de selles par le vagin lors de la défécation imposent une réintervention.
Complications clitoridiennes Les problèmes les plus fréquents sont les douleurs clitoridiennes neurogènes, spontanées ou à la pression, à type de décharges ou de brûlures (90 %).
La chirurgie de transformation génitale homme vers femme est presque toujours suivie de complications, qu’elles soient de nature hémorragique, esthétique ou fonctionnelle. Les patientes doivent en être soigneusement informées en préopératoire. Une éducation thérapeutique ainsi qu’un suivi rapproché durant toute la durée de la cicatrisation sont fondamentaux pour accompagner les patientes, dépister et traiter ces complications si nécessaire.13
L’épidémie de transgenrisme arrive en France
Comme dans de nombreux pays, les chiffres des patients déclarés trans augmentent14. La propagande réitérée dans la presse officielle, les émissions télévisées, les visites scolaires d’associations militantes proLGBTQ+, la littérature enfantine y compris à l’école, etc.15, et les questionnements soumis aux enfants dès leurs plus jeunes années, le lobby déployé sur les réseaux sociaux fréquentés par les jeunes accroissent le phénomène. Tout adolescent qui exprime une souffrance, un mal être si fréquent à cet âge est rapidement orienté vers la solution « genre ».
La normalisation du concept trans conduit les enfants qui considèrent qu’il existe biologiquement uniquement femme et homme à se sentir eux — mêmes anormaux. Des gouvernements militants imposent ce choix par la force comme au Canada où un jeune homme de 16 ans s’est fait arrêter dans son lycée pour avoir affirmé qu’il n’existe que deux sexes. Cette propagande woke est un autre sujet16. Nous y reviendrons.
Les demandes d’accès à la chirurgie
Les interventions d’ablation des seins ou des parties génitales ont été multipliées par quatre entre 2012 et 2020 en France. Il faut rester très prudent et demander aux parents beaucoup de vigilance face aux questions de leurs enfants sur la transidentité ou leur mal-être. Les parents et tous les adultes proches des candidats à des interventions mutilantes devraient entourer leurs enfants et leurs jeunes adultes de très près, pour faire la balance avec les réseaux sociaux militants qui font croire aux petits qu’ils sont indépendants, forts et responsables et que leur mal être disparaîtra après leur « affirmation trans ».
Trop souvent les familles ne sont pas au courant, d’autant que certains gestes comme l’ablation des seins autorisée après 16 ans peuvent être banalisés vis-à-vis d’eux et interdiront tout allaitement en cas de détransition secondaire.
Notons que ces chirurgies mutilantes restent en nombre relativement faible malgré leur augmentation en pourcentage et que la surreprésentation de ces personnes trans dans les médias et les élites risque de faire prendre un phénomène très marginal pour un problème de santé publique. Le récapitulatif de la Sécurité sociale donne des chiffres objectifs17 :

Le caractère addictif de l’usage excessif des réseaux sociaux
est néfaste au développement psychologique et intellectuel des jeunes et responsable d’une part très importante de la croissance du sentiment d’incongruence de genre, mode fort lucrative pour certains. Soulignons que la maturation cérébrale ne serait acquise qu’à 25 ans. Combien de décisions irréversibles avant cet âge autorisées par la « médecine » qui a oublié que l’essentiel est de ne pas nuire ?
Certains rappellent que l’âge en deçà duquel le mineur ne peut prendre la responsabilité pour ses propres actes apparaît se modifier arbitrairement selon le thème abordé : avortements, traitements pour maladies sexuellement transmissibles, etc. Les débats autour du traitement hormonal des mineurs transgenres et des chirurgies doivent donc tenir compte de ces considérations éthiques afin de pouvoir mieux les aider.18
MAIS LE VOYAGE VERS L’AUTRE SEXE EST irrémédiable, SURTOUT APRÈS CHIRURGIE
Et certains s’en mordent les doigts et l’attestent. Ils parlent d’autoroute de la transition à sens unique dans laquelle on les a embarqués à toute vitesse au nom du choix privilégié « affirmatif » respectant le désir « immédiat » de l’enfant ou du jeune sans tenir compte de l’avis de la famille, ni même d’un psychologue ou d’un médecin.
Certains voudraient revenir en arrière, mais c’est quasiment impossible. Ils essaient :
on les appelle alors « les détransitionneurs ». Ils n’ont pas trouvé la solution à leur mal être, se sont trompés et souvent disent avoir été trompés.
Les regrets sont divers.
« Beaucoup d’hommes trans parlent du fait qu’on ne peut pas pleurer avec une forte dose de testostérone dans le corps, et cela m’a aussi affectée ».
Dans le Parisien (3/5/2022) : « Anna, adolescente, mal dans sa peau, découvre sur Internet la transidentité et s’y retrouve. Ses parents la soutiennent. Après quelques rendez-vous médicaux qu’elle qualifie elle-même « d’expéditifs », elle commence la testostérone à 14 ans, devient Sacha, et subit une mastectomie (ablation des seins) à 16 ans. À 19 ans, sa descente aux enfers commence. Elle n’apprivoise pas « ce nouveau sexe ». Elle regrette et réalise qu’elle est bien une femme, mais au torse plat et à la voix grave. Elle arrête les hormones. Ses règles sont revenues, elle espère alors que sa fertilité ne sera pas définitivement altérée. Le plus intéressant dans son témoignage, qu’elle déplore : « à aucun moment les raisons profondes qui me poussaient à changer de sexe n’ont été abordées. On m’a mis sur des rails ». Elle réalise que « la puberté, ce n’est pas la période idéale pour faire de tels choix ».
L’ENFANT ROI, UN ENFANT FINALEMENT ABANDONNÉ…
Ce bon sens devrait être expliqué à tous les acteurs de la prise en charge de ces patients et avant tout aux parents qui au nom de l’enfant-roi ont oublié leur rôle protecteur (y compris de jeunes adultes). Ils devraient montrer les limites, en général, et dans ce cas du questionnement de genre de l’enfant. L’enfant-roi est de fait devenu un enfant abandonné…
Il faut rappeler l’affaire Keira Bell… La dysphorie de genre, symptôme de souffrance et non cause
Au Royaume-Uni, l’affaire Keira Bell a défrayé la chronique et mis ce douloureux sujet sur le devant de la scène. Cette jeune femme, devenue homme trans, a porté plainte contre la clinique qui l’avait prise en charge. Elle soutient qu’elle n’avait pas la capacité de consentir, même si c’est elle qui avait réclamé d’accéder à cette transition médicale.
« Plus ma transition avançait, plus je réalisais que je n’étais pas un homme et que je ne le serais jamais. En mûrissant, j’ai compris que la dysphorie de genre était un symptôme de ma misère générale, et non sa cause ».
Elle a perdu son procès, mais en première instance, la Haute Cour de Londres avait donné un coup d’arrêt aux prescriptions de bloqueurs de puberté chez les enfants, estimant qu’avant 13 ans « il est hautement improbable qu’un enfant soit compétent pour consentir à l’administration d’inhibiteurs de puberté », et qu’avant 16 ans, ils ne peuvent prendre ce traitement que s’ils en comprennent les conséquences immédiates et à long terme.
S’adressant aux parents, elle leur recommande la vigilance face aux questions de leurs enfants sur la transidentité ou leur mal-être (…)
Évidemment, la difficulté ne réside pas tant dans la qualité de l’information donnée et reçue, mais dans la capacité des enfants à comprendre et évaluer ces informations, à concevoir la portée de telles décisions qui feront d’eux des patients à vie.
Comment, par exemple, mesurer la conséquence de la perte de fertilité alors même qu’on est encore loin de tout désir d’enfant ?
Keira Bell partage son histoire sans fard. « Cinq ans après avoir entamé ma transition médicale pour devenir un homme, j’ai commencé le processus de détransition. Beaucoup d’hommes trans parlent du fait qu’on ne peut pas pleurer avec une forte dose de testostérone dans le corps, et cela m’a aussi affectée : je ne pouvais pas libérer mes émotions. L’un des premiers signes que je redevenais Keira a été que — heureusement, enfin — j’étais capable de pleurer. Et j’avais beaucoup de raisons de pleurer. »
DES ASSOCIATIONS DE DÉTRANSITIONNEURS
Sont nées aux États-Unis, au Canada, en Belgique, Angleterre, Suède… En France, une tribune de l’Express a lancé un CRI D’ALERTE de plusieurs associations de professionnels de l’enfance ainsi que cinquante personnalités — médecins, intellectuels, psys, magistrats, sociologues, militantes féministes — d’horizons de pensées très différents, comme Élisabeth Badinter, Jean-Pierre Winter, Chantal Delsol, René Frydman ou encore Xavier Emmanuelli :
« Il est urgent d’informer le plus grand nombre de citoyens, de tous métiers, de tous bords, de tous âges, sur ce qui pourrait bien apparaître demain comme un des plus grands scandales sanitaire et éthique, que nous aurions regardé arriver sans mot dire : la marchandisation du corps des enfants. » (ibid 2)19 20
EN RÉSUMÉ BEAUCOUP DE DÉCEPTIONS
Certaines approches considèrent que ces interventions chirurgicales améliorent sensiblement la qualité de vie des personnes transgenres si elles sont bien faites et non obligatoires.
Une étude réalisée par des militants suédois trans sur 2 679 personnes pétend qu’une transition médicale a effectivement un effet positif sur la qualité de vie et la santé mentale des personnes transgenres.
Mais l’examen de plus de 100 études médicales internationales de personnes transgenre opérées par l’université de Birmingham (Arif) a conclu qu’il n’était pas possible de se prononcer sur l’efficacité des chirurgies sur la santé mentale des personnes transgenres, une partie d’entre elles restant dépressives et même suicidaires après l’opération.
Globalement les résultats ne sont habituellement pas à la hauteur des espoirs initiaux des trans et font parfois l’objet de plainte en justice21 et de déception qui peuvent même aggraver le risque de suicide22. Les témoignages de personnes regrettant leur changement de sexe effectué à un âge précoce se multiplient dans les pays où ces procédures ont été autorisées.
Les nombreuses interventions chirurgicales entraînent des mutilations irréversibles pour des résultats esthétiques la plupart du temps discutables et une fonction souvent peu satisfaisante. L’homme trans ne peut avoir d’érection qu’avec un implant pénien et un système de pompe et subit le manque de sensation tactile du néophallus. La peau du néo vagin de la femme trans est insensible et le risque de rétrécissement progressif impose habituellement l’utilisation de dilatateurs vaginaux, pour le reste de la vie.
Les articles rapportant des séries monocentriques écrits par des chirurgiens qui vivent de cette activité sont constamment élogieux et plaident pour la supériorité de leur technique personnelle, mais le nombre même de ces techniques (phalloplastie à partir d’un lambeau d’avant-bras, de grand dorsal ou des grandes lèvres..) et l’absence de consensus prouve que ces problèmes ne sont pas résolus. Jeffrey B. Friedrich et ses collègues analysant les résultats de cinquante études23 relatives à la phalloplastie estiment à près de 40 % le risque de complications urétrales.
CONTRAIREMENT AUX LUNETTES ET PROTHÈSES AUDITIVES, AUX FAUTEUILS ROULANTS DE QUALITÉ, ETC. TOUTES CES INTERVENTIONS MUTILANTES SONT REMBOURSÉES À 100 %
Une opération de changement de sexe est remboursée à 100 % par la Sécurité Sociale. Elle est irréversible, et entraîne une prise de traitement à vie. Mais pour les patients et le commun des mortels si c’est remboursé à 100 %, ce ne peut pas être mal24 ! (comme c’est le cas pour les injections géniques anticovid aux innombrables victimes).
Et on trouve des noms de chirurgiens dans les grands centres qui donc inspirent aussi confiance. Et ces personnes s’autorisent la mutilation de mineurs : le nom de chirurgiens (parfois même indiqués par nos grands centres de référence) pratiquant des mastectomies — mutilations sexuelles souvent voilées par des euphémismes tels que torsoplastie ou encore « chirurgie du haut » (les médecins reprenant à leur compte le vocabulaire trans) — opérations autorisées en France avant dix-huit ans avec l’accord des parents et réalisées dans des cliniques privées, à Paris et en province25 26
Dans une grande majorité des cas, le changement de sexe au niveau de l’État Civil se fait rapidement (une demi-année à une année).
EST-CE BIEN RAISONNABLE ?
Mutiler des personnes fragiles, perturbées et donc facilement manipulables, particulièrement enfants et adolescents, jeunes adultes, est-ce éthique ? Au nom des bons sentiments, n’est-ce pas de la maltraitance institutionnelle instrumentalisée par les marchands d’espoir aux forts bénéfices financiers ?
Il faut aider ces personnes en souffrance, mais leur éviter d’être victimes d’une soi-disant bienveillance de charlatans profitant de leur détresse et les conduisant dans un tunnel d’interventions réparatrices sans fin jusqu’à leur mort (parfois accélérée par le suicide)27.
Il serait indispensable que les proches des candidats à la chirurgie les accompagnent de très près, sans se laisser influencer par la mode actuelle de la prépondérance de « l’affirmatif ». Les spécialistes trans sont essentiellement des militants souvent doublés de marchands de fait, et malheureusement l’idéologie régnante en Occident muselle les familles qui risquent de se voir calomnier (pour transphobie), voire poursuivre en justice. D’où l’existence nécessaire de regroupements de familles qui, sans interdire à leurs proches ces transitions, les informent correctement et fassent la part de la publicité idéologique et financière. Malheureusement l’habitude est d’envoyer directement au « spécialiste » qui est finalement quasiment toujours un idéologue et non à un psychologue lambda neutre qui pourra secondairement si nécessaire l’adresser à une équipe adaptée.
Il est capital que la législation ne permette pas les blocages hormonaux des mineurs28 qui risquent de les rendre infertiles à vie en démarrant un traitement non anodin à un âge où se projeter dans l’avenir d’adulte est impossible. Comme l’aventure d’Artoise qui se fait ligaturer les trompes à 23 ans fait réagir sur le fait qu’elle aurait peut-être aimé avoir un enfant quand elle approchera de la quarantaine. 29
L’académie de médecine a attiré l’attention en 2022 à propos de la médicalisation de la dysphorie de genre chez les mineurs :
« Si, en France, l’usage de bloqueurs d’hormones ou d’hormones du sexe opposé est possible avec autorisation parentale sans conditions d’âge, la plus grande réserve s’impose dans cet usage, compte tenu des effets secondaires tels que l’impact sur la croissance, la fragilisation osseuse, le risque de stérilité, les conséquences émotionnelles et intellectuelles et, pour les filles, des symptômes rappelant la ménopause. »
« Quant aux traitements chirurgicaux, notamment la mastectomie autorisée en France dès l’âge de 14 ans, et ceux portant sur l’appareil génital externe (vulve, pénis) il faut souligner leur caractère irréversible. »
Concluons avec l’interrogation de ce désormais homme dont les seins ont été enlevés :
(extrait) « L’été avant la terminale, il se fait retirer les seins sous anesthésie générale. “J’étais obsédé par l’idée de pouvoir passer l’épreuve de sport au bac en respirant” (c’est-à-dire sans bandage compressif de la poitrine). Après l’opération, le lycéen a désormais 16 ans, un corset postopératoire, des comprimés antidouleur à gogo et, soudain, des questions l’assaillent. »
« Il y avait comme une voix bizarre en moi. Un truc qui me demandait : Est-ce que tu détruis ta vie ? Est-ce que tu détruis ton corps ? »30
[Voir aussi :
Devenir « trans » mène trop souvent au suicide : informez familles et candidats pour leur sécurité]
1 On parle de transidentité, de transsexualisme ou de transsexualité pour les personnes se sentant une identité de genre non conforme à leur sexe de naissance, du sentiment d’être né dans le mauvais corps à la naissance, dès l’enfance en général : on naît avec un corps clairement masculin ou clairement féminin, mais on s’identifie à l’autre genre, ou se situe entre les deux ou à la fois dans l’un et dans l’autre.
2 – Planète santé, expérience suisse, Genève 30 avril 2012
3 De très nombreuses techniques sont décrites sans aucun consensus pour définir le meilleur procédé, témoignant de la difficulté de cette chirurgie plastique de « construction »
4 https://sante.journaldesfemmes.fr/fiches-anatomie-et-examens/2554842-vaginoplastie-operation-transgenre/
6 Bordas N, Stojanovic B, Bizic M, Szanto A, Djordjevic ML. Metoidioplasty: Surgical Options and Outcomes in 813 Cases. Front Endocrinol (Lausanne). 2021 Oct 13;12:760284. doi : 10.3389/fendo.2021.760284. PMID : 34721306 ; PMCID : PMC8548780.
7 Séjour hospitalier : 2 à 15 jours pour être certain de la viabilité des greffes. Période de récupération : 1 à 3 mois. Effets secondaires : Douleur, gonflement et ecchymoses dans les zones où les incisions ont été faites ;
infection, réactions indésirables à l’anesthésie ; caillots sanguins, mauvaise cicatrisation ou cicatrisation, fistule urétrale ; difficultés d’érection, dégâts nerveux ; raccourcissement du pénis ; perte de sensation due à des lésions nerveuses
8 https://sante.journaldesfemmes.fr/fiches-anatomie-et-examens/2871961-operation-transgenre-homme-femme-france/
9 https://drapeau-lgbt.fr/changement-sexe-vaginoplastie-phalloplastie/
10 Post op Transgender Genitals, What You Can Expect Post Op Bottom surgery? | ClinicSpots
11 Chirurgie de réattribution sexuelle — Wikipédia (wikipedia.org)
12 https://hal.science/hal-03488705/document
13 Voir le détail in Cristofari S, Bertrand B, Leuzzi S, Rem K, Rausky J, Revol M, Atlan M, Stivala A. Postoperative complications of male to female sex reassignment surgery: A 10-year French retrospective study. Ann Chir Plast Esthet. 2019 Feb;64(1):24-32
14 Par exemple, le nombre de bénéficiaires de l’ALD (Affection Longue Durée) au titre d’un diagnostic de transidentité ou dysphorie de genre montre dix fois plus d’admissions en 2020 qu’en 2013. Un pédopsychiatre responsable d’un Centre d’accueil pour adolescent à Paris : « Il y a dix ans, on avait environ dix demandes par an, aujourd’hui c’est dix demandes par mois, uniquement pour la région Île-de-France ».
15 https://www.lelibrepenseur.org/transidentite-sexualite-et-sexto-ce-guide-destine-aux-ecoles-des-la-maternelle-pose-question-en-belgique/
16 Canada : un élève exclu de son lycée catholique et arrêté par la police pour avoir affirmé qu’il n’y a « que deux genres »
https://www.valeursactuelles.com/monde/canada-un-eleve-exclu-de-son-lycee-catholique-et-arrete-par-la-police-pour-avoir-affirme-quil-ny-a-que-deux-genres9 février 2023 : lycéen de 16 ans suspendu de son école et arrêté par la police pour avoir affirmé qu’il n’y a que deux genres et que les hommes biologiques se définissant comme des femmes ne devraient pas être autorisés à accéder aux vestiaires féminins…
17 https://sante.gouv.fr/IMG/pdf/rapport_sante_des_personnes_trans_2022.pdf
18 Med Sci (Paris) 2018 ; 34 : 595–598
Les traitements hormonaux des mineurs transgenres, ou les obstacles de l’éthique médicale aujourd’hui.
Treating transgender minors with hormones : obstacles in medical ethics today Ariel Bernier* et Alain Leplège
19 Ces enfants qui regrettent leur « changement de sexe » (aleteia.org)
20 Source : RTL Info 7 décembre 2022
Ces enfants qui regrettent leur « changement de sexe » Le changement de sexe des enfants qui le demandent sans en mesurer les conséquences. Directrice de la formation et de la recherche d’Alliance Vita, Blanche Streb relaie le cri d’alarme lancé par des professionnels de l’enfance.
21 Comme Keira Bell en Grande-Bretagne
22 Voir suicides et transition de genre par GDelepine
23 Remington AC, Morrison SD, Massie JP, Crowe CS, Shakir A, Wilson SC, Vyas KS, Lee GK, Friedrich JB. Outcomes after Phalloplasty: Do Transgender Patients and Multiple Urethral Procedures Carry a Higher Rate of Complication? Plast Reconstr Surg. 2018 Feb;141(2):220e -229e. doi : 10.1097/PRS.0000000000004061. PMID : 29019859.
24 Nous connaissons en oncologie la même dérive avec les nouvelles molécules peu testées et hors de prix et remboursées à 100 % : elles ne peuvent qu’être efficaces… Malheureusement non..
25 https://www.observatoirepetitesirene.org/
26 https://www.marianne.net/agora/tribunes-libres/transgenrisme-de-jeunes-detransitionneurs-viennent-nous-apporter-le-recit-de-leur-parcours
27 https://nouveau-monde.ca/devenir-trans-mene-trop-souvent-au-suicide-informez-familles-et-candidats-pour-leur-securite/#sdfootnote19anc
28 Il faut bannir traitements hormonaux et bloqueurs de puberté, à visée transgenre chez les mineurs — Docteur Nicole Delépine (nicoledelepine.fr)
29 https://www.youtube.com/watch?app=desktop&v=FL6cy0IYhMs
30 https://www.observatoirepetitesirene.org/post/la-mastectomie-chez-les-mineurs-en-france
Source : Nouveau Monde

Laisser un commentaire