L’intrigante hausse de la mortalité infantile en France
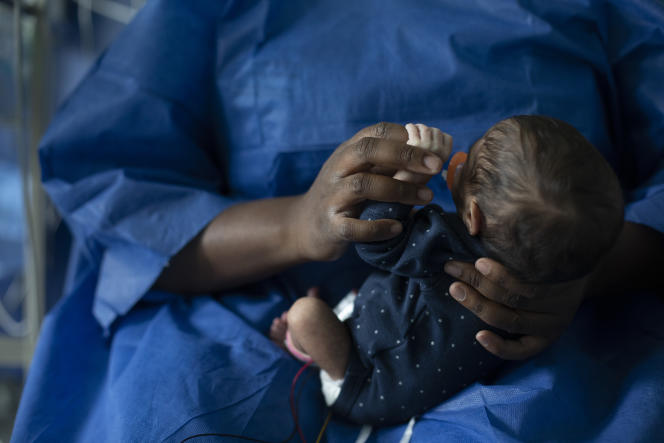
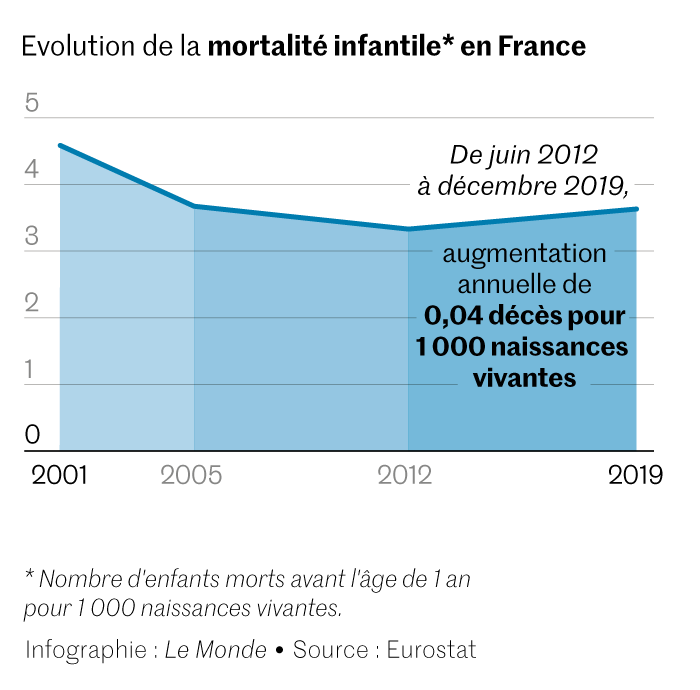
Depuis une dizaine d’années, les morts de nourrissons de moins de 1 an augmentent au rythme de 0,04 mort pour 1 000 naissances vivantes par mois sans que les causes en soient clairement identifiées.
Autrefois fréquentes, les morts de nourrissons sont associées, dans l’imaginaire collectif, à une époque désormais lointaine, celle de l’après-guerre. Au cours des dernières années, le taux de mortalité infantile est devenu un marqueur de développement des nations.
Depuis le début du XXe siècle, il a continûment baissé en France, cédant seulement en 1914-1918 et en 1939-1945 aux soubresauts de la guerre. Mais cette décrue a cessé depuis une dizaine d’années, pour la première fois en temps de paix.
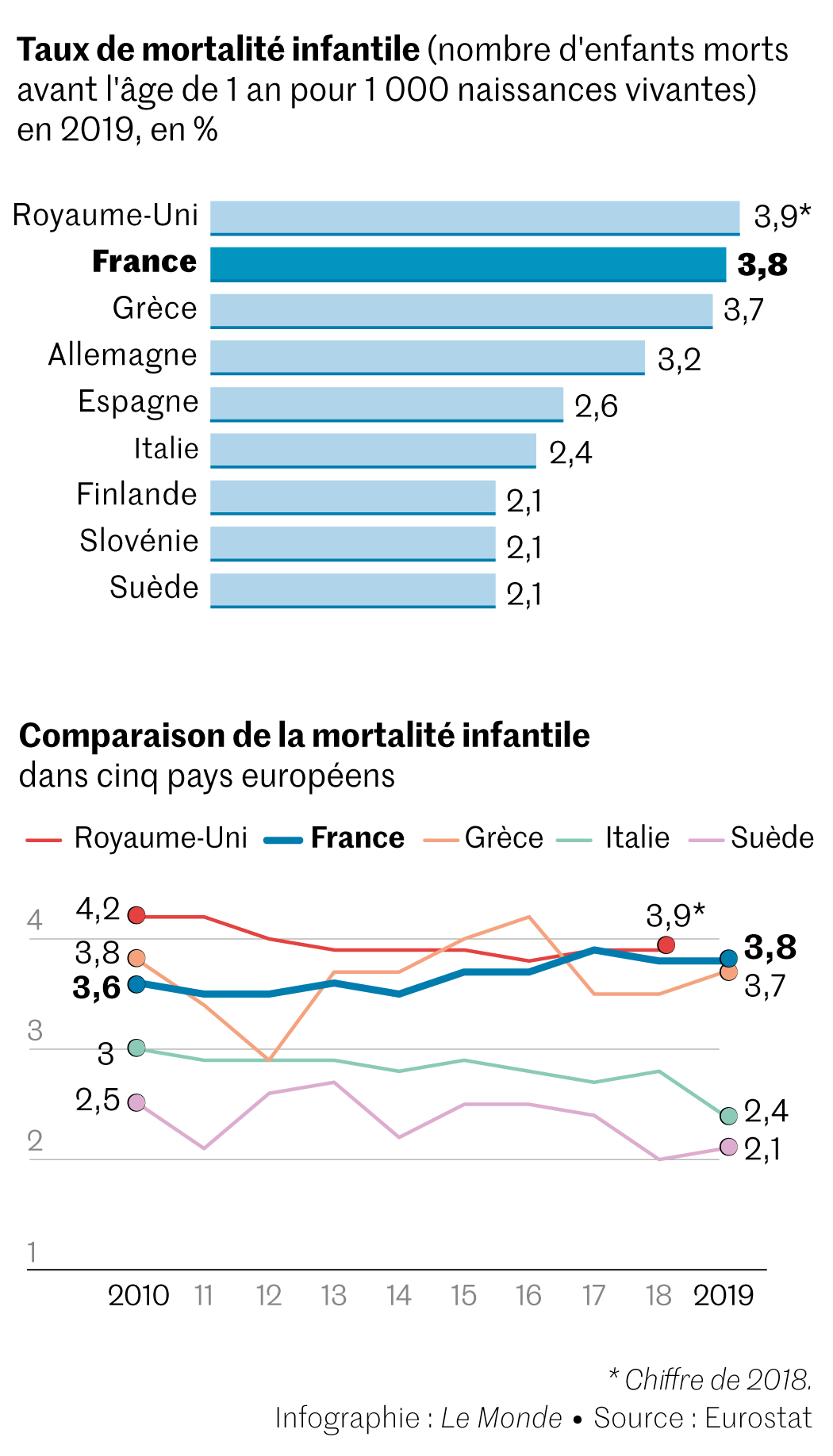
Cette nouvelle tendance à la hausse, discrète, était passée sous les radars des rapports démographiques. Mais une étude publiée début mars dans la revue scientifique The Lancet a établi un constat inquiétant : après une baisse rapide du taux de mortalité infantile jusqu’en 2005, la tendance se ralentit pour augmenter à partir de 2012, à un rythme de 0,04 mort pour 1 000 naissances vivantes par an. Selon les données Eurostat, la France occupe la 25e place en Europe en la matière, avec 3,8 morts pour 1 000 naissances vivantes en 2019. Loin derrière la Suède, la Finlande, la Norvège (2,1) ou, plus proche de nous, l’Italie (2,4).
partir des données de l’Institut national de la statistique et des études économiques (Insee), l’équipe de chercheurs français, pour la plupart du Centre de recherche en épidémiologie et statistiques (Cress, Inserm-Université de Paris), a analysé des séries chronologiques en France entre 2001 et 2019. Résultat : sur la période, 53 077 enfants n’ont pas vécu plus d’une année.Lire aussi : Article réservé à nos abonnésComment la Seine-Saint-Denis se mobilise contre la mortalité infantile
Presque la moitié de ces morts (47,8 %) sont survenues pendant la période néonatale précoce, c’est-à-dire la première semaine de vie, en grande partie le premier jour (24,4 %). Les autres décès se répartissent entre la période néonatale tardive, c’est-à-dire le premier mois (20,8 %), et la période postnéonatale (31,8 %). Si elle est identifiable à tous les stades, la hausse est plus particulièrement marquée la première semaine de vie.
« Situation déjà connue »
« On ne fait que confirmer une situation qui était déjà connue ; ces chiffres, tout le monde peut les avoir depuis dix ans », relève Martin Chalumeau, pédiatre et épidémiologiste à l’hôpital Necker-enfants malades, qui a coécrit l’étude. En juin 2018, un focus de l’Insee alertait déjà sur le fait que, après des décennies de baisse, la mortalité infantile était devenue stable en 2005. La date précise à partir de laquelle la tendance est partie à la hausse n’est pas précisément connue, mais elle se situerait aux alentours de 2012, selon la méthode statistique utilisée par l’équipe de Martin Chalumeau.
L’étude de The Lancet écarte plusieurs biais statistiques qui rendaient cette tendance jusque-là peu lisible. En excluant les données du premier jour, les auteurs ont prouvé que la tendance se confirmait, malgré les changements dans les pratiques d’enregistrement de la mortinatalité – les enfants mort-nés –, dont certains ont pu être comptés parmi les naissances vivantes, alors qu’ils ne l’étaient pas auparavant. Il en va de même pour l’augmentation du nombre d’enfants prématurés, qui, sans les progrès médicaux actuels, auraient été comptabilisés dans les naissances non viables. L’intégration dans les bases, en 2014, des données en provenance de Mayotte, où le nombre de morts infantiles est plus élevé, n’explique pas non plus à elle seule la hausse observée.
Dès lors, on peut s’interroger sur les causes de cette augmentation. C’est ici que le bât blesse. La récolte et la structuration des données actuelles ne permettent pas un suivi quotidien de cet indicateur. « Des travaux ont été faits récemment pour améliorer ces données et permettre d’avoir une vision globale de la santé périnatale, mais il reste des lacunes, notamment pour avoir accès aux caractéristiques de naissances », explique l’épidémiologiste Jennifer Zeitlin, qui a travaillé sur l’étude.
En effet, la France ne dispose pas de registre de naissance comme la plupart des pays nordiques et, au contraire des Etats-Unis, les données d’état civil ne comprennent pas de données médicales comme l’âge gestationnel ou le poids du nouveau-né. Etat civil, certificats de décès récoltés par l’Inserm, données hospitalières grâce à la base du Programme de médicalisation des systèmes d’information (PMSI) : les bases de données sont éclatées et difficiles à appareiller. « En l’absence d’études poussées sur les causes de la mortalité infantile, il est très compliqué d’interpréter cette tendance à la hausse que l’on observe en France », regrette Mme Zeitlin.
Zeitlin.
L’étude se contente donc d’émettre des hypothèses, déjà identifiées dans de nombreux rapports ces dernières années, comme « l’augmentation continue de l’âge des mères, la part de femmes fumeuses pendant la grossesse ou l’augmentation de la part de femmes en surpoids ou obèses » évoquées en juillet 2021 dans un rapport de la Direction de la recherche, des études, de l’évaluation et des statistiques (Drees).
Ces facteurs, liés à l’état de santé des mères, ont une incidence sur l’âge gestationnel au moment de la naissance, qui indique si l’enfant est prématuré ou non, ainsi que sur le nombre de fœtus. Deux « facteurs de risque identifiables dans les bases de données hospitalières », selon la Drees. En effet, le risque de mortalité est 3,6 fois plus élevé parmi les naissances multiples que parmi les naissances uniques. Par ailleurs, 81 % des décès périnataux concernent des naissances prématurées, soit un risque globalement cinquante fois plus élevé que parmi les enfants nés à terme.Lire aussi : Article réservé à nos abonnésMortalité infantile : en Suède, les femmes enceintes et les nouveau-nés suivis de près
Ces risques sont multipliés chez les femmes en situation précaire au moment de leur grossesse, notamment les femmes immigrées. « Les femmes nées à l’étranger ont plus de risque que leur enfant soit concerné : ce sont souvent des femmes en moins bonne santé, avec des facteurs de risque comme le diabète, l’hypertension et un accès aux soins qui peut être compliqué par l’absence de Sécurité sociale », souligne Magali Barbieri, démographe à l’Institut national d’études démographiques.
Problèmes de démographie médicale
Par ailleurs, la Drees note que le nombre de femmes ayant choisi de poursuivre leur grossesse avec une pathologie grave du fœtus a augmenté, passant de 1 189 en 2014 à 1 587 en 2018. Si elles en avaient fait la demande, ces femmes auraient pu obtenir une attestation de particulière gravité ouvrant la possibilité d’une interruption médicale de grossesse (IMG). Chaque année, de 25 % à 30 % des enfants issus de ces grossesses meurent avant d’atteindre 1 mois.
On serait donc tenté de tout expliquer par l’état de santé et l’âge des mères. Pourtant, la réalité est plus complexe. « Les facteurs de risque maternels augmentent, mais ça ne suffit pas forcément à expliquer la hausse : s’il y a plus d’enfants prématurés, mais qu’on les prend correctement en charge, ils ne vont pas mourir », relève Delphine Mitanchez. Pour la secrétaire générale de la Société française de médecine périnatale, « ces résultats interrogent l’organisation et le suivi des soins de la période périnatale, qui va du suivi de la grossesse à la décision du lieu d’accouchement puis la prise en charge du nouveau-né ».
Mais, en l’absence de fonds alloués à des études épidémiologiques d’envergure, difficile d’attaquer le problème de front. Parmi les enjeux identifiés, la néonatologue note toutefois les problèmes de démographie médicale, décrits dans de nombreuses professions du soin depuis des années. « Cet hiver, plusieurs services ont dû fermer des lits parce qu’il n’y avait pas assez d’infirmières. Le problème, c’est qu’on se réveille un peu tard : il faut quinze ans pour former un néonatalogiste », s’agace la soignante.
Autre grille d’explication avancée par certains acteurs : la faiblesse de la politique de prévention en France. Pointé par un rapport parlementaire de la députée de Seine-et-Marne Michèle Peyron remis en mars 2019, l’affaiblissement au fil des ans du réseau de proximité constitué par les services de protection maternelle et infantile (PMI), créés initialement pour lutter contre la mortalité infantile en accompagnant les mères et les enfants, en est l’exemple criant. « Le rapport montrait, par exemple, que l’accompagnement des femmes enceintes, qui peuvent être en situation de fragilité, s’est détérioré au fil des ans, avec un nombre de visites à domicile maternelles qui a considérablement diminué », rappelle le pédiatre Pierre Suesser, coprésident du Syndicat national des médecins de PMI.Lire aussi Article réservé à nos abonnés« Il faut donner un véritable cadre à la prévention dans notre système de soins »
Tout en restant très prudent sur les causes de la hausse de la mortalité infantile, ce dernier rappelle que, « dans beaucoup de champs de la santé et de la prévention, les capacités d’accompagnement et de services se sont réduites. Les logiques à l’œuvre ne permettent pas toujours d’entourer ceux qui en ont besoin ». Un constat partagé par sa collègue Corinne Bois, également médecin de PMI depuis trente ans : « En France, on a une culture très ancienne de santé qui n’est pas une culture de prévention, et qui se voit d’ailleurs dans les actes tarifés. C’est très ancré dans nos mentalités que la prévention, ce n’est pas si important », déplore-t-elle.
Beaucoup de morts inexpliquées
Cette hausse de la mortalité infantile, aux causes probablement multiples, est-elle due à une dégradation globale du circuit de soins ? Pour Cyril Schweitzer, directeur du pôle enfants-néonatalogie au CHU de Nancy, « il vaut mieux moins de points de prise en charge des accouchements mais mieux équipés, avec un système de transport plus efficace ».
Depuis 1998, les maternités se divisent en trois catégories distinctes : celles de niveau 1 (43 %) sont prévues pour accueillir la majorité des grossesses, qui ne présentent pas de risque particulier ; celles de niveau 2 (45 %) peuvent accueillir des prématurés à partir de 33 semaines, tandis que celles de niveau 3 sont spécialisées dans le suivi des grossesses pathologiques et disposent d’un service de néonatalogie. « Dans les maternités de niveau 1 qui font peu d’accouchements, on n’a pas l’habitude d’avoir des grossesses à risque et, le jour où un problème sérieux se présente, on va avoir plus de mal à gérer », souligne le pédiatre.
Au-delà de ces hypothèses, beaucoup de décès restent inexpliqués. La mort inattendue du nourrisson (MIN), c’est-à-dire survenant brutalement alors que rien, dans les antécédents connus du nourrisson, ne pouvait le laisser prévoir, reste la première cause de mortalité infantile, avec 300 morts par an en France.
Une étude menée en 2009 a montré que de 50 % à 70 % d’entre eux n’avaient pas de cause identifiée, malgré des enquêtes parfois longues. « Pour bien comprendre les causes, il faut analyser classe d’âge par classe d’âge, insiste Christèle Gras-Le Guen, coordinatrice scientifique de l’observatoire national des MIN. Par exemple, on observe un pic de morts inattendues à 3-4 mois, dont la moitié est causée par un mauvais couchage, alors que cela fait trente ans que l’on sait que dormir sur le ventre est dangereux pour les nourrissons. » A partir de six mois, les enfants sachant se retourner, ces morts par étouffement deviennent rares. « Mais, dans beaucoup de cas, différentes causes se combinent et il est difficile d’en faire ressortir une principale : par exemple, une infection virale associée à un mauvais couchage », précise la pédiatre.
Malgré les alertes de nombreux professionnels, les autorités sanitaires ne semblent pas prendre la pleine mesure du défi posé par la hausse de la mortalité infantile. « Il y a actuellement en France un excès de 1 200 morts par an d’enfants entre 0 et 1 an, si l’on nous compare aux taux enregistrés en Finlande et en Suède,avertit Martin Chalumeau. En face de ce constat alarmant, il y a un silence assourdissant en matière de priorisation de l’effort de soin et de l’effort de recherche. Il y a un éléphant dans la pièce et personne ne veut le voir », s’alarme le pédiatre.
Lire aussi Article réservé à nos abonnés Grands prématurés : les nouveaux défis de la prise en charge
Pourtant, l’enjeu est de taille. Car, au-delà d’un excès de mortalité de plus en plus difficile à accepter dans un pays développé, cet affaiblissement de la prise en charge se traduit probablement en parallèle par une hausse des pathologies des enfants nés prématurés. Des conséquences en matière de santé publique difficiles à évaluer en l’état.
Solène Cordier et Delphine Roucaute
Source : Le Monde

Laisser un commentaire